
Die intrazytoplasmatische Spermieninjektion (ICSI) ist eine Methode der assistierten Reproduktion, bei der im Labor eine einzelne Samenzelle direkt in eine Eizelle injiziert wird. Kommt es dabei zu einer erfolgreichen Befruchtung, entsteht ein Embryo. ICSI wird vor allem bei eingeschränkter Samenqualität oder nach mehreren erfolglosen IVF-Versuchen angewendet.
Die ICSI (Intrazytoplasmatische Spermieninjektion) ist eine spezielle Form der IVF. Dabei wird eine einzelne Samenzelle direkt in eine Eizelle injiziert, um die Befruchtung zu ermöglichen. Führt dies zu einer erfolgreichen Befruchtung, entwickelt sich daraus ein Embryo. Anschließend wird er entweder in die Gebärmutter eingesetzt oder für eine spätere Verwendung eingefroren. Wenn sich der Embryo erfolgreich einnistet, beginnt die Schwangerschaft.
Diese Methode wird häufig angewendet, wenn die Samenqualität stark eingeschränkt ist oder wenn vorherige IVF-Versuche nicht erfolgreich waren.
Für Paare, bei denen andere Fertilitätsbehandlungen nicht zu einer Schwangerschaft geführt haben oder wenn bei einem IVF-Versuch keine Befruchtung der Eizellen erfolgt ist.
Wenn bei der Samenanalyse und/oder am Tag der Eizellentnahme eine deutlich verminderte Samenqualität festgestellt wird. Dies kann unter anderem an einer geringen Anzahl von Samenzellen, eingeschränkter Beweglichkeit und/oder auffälliger Form der Spermien liegen.

Zu Beginn führen wir eine orientierende Fertilitätsdiagnostik (OFD) durch. Ergibt diese Untersuchung, dass eine ICSI-Behandlung die geeignetste Methode ist, erstellt die Ärztin bzw. der Arzt einen individuellen Behandlungsplan. Dieser wird ausführlich mit Ihnen besprochen und anschließend in ein konkretes Behandlungsschema mit Zeitplan umgesetzt.

In der Stimulationsphase werden die Eierstöcke täglich mit Hormonen angeregt, damit mehrere Eibläschen (Follikel) heranwachsen. Diese Phase dauert in der Regel 10 bis 14 Tage und wird anschließend mit einem sogenannten „Trigger-Medikament“ (hCG-Injektion) abgeschlossen, um den Eisprung einzuleiten.
Anwendung von FSH-Medikamenten
Mit Hormonspritzen verabreichen Sie sich täglich über die Bauchdecke FSH, sodass mehrere Follikel wachsen können. Wie lange Sie spritzen müssen, hängt vom individuellen Wachstum der Eibläschen ab. Mithilfe regelmäßiger Ultraschalluntersuchungen kontrollieren wir die Entwicklung. Sobald genügend Follikel in der richtigen Größe vorhanden sind, planen wir die Eizellentnahme.
Verwendung von HCG-Medikamenten
Vor dem geplanten Follikel-Pick-up (Punktion) verabreichen Sie das sogenannte Trigger-Medikament (hCG). Dadurch wird der Eisprung ausgelöst, die Follikel lösen sich und können während der Punktion leichter entnommen werden.
Während der Punktion
Bei der Eizellentnahme (Follikelpunktion) werden die Eizellen mit einer feinen Nadel aus den Follikeln abgesaugt. Dabei liegen Sie im gynäkologischen Behandlungsstuhl; die Ärztin bzw. der Arzt führt die dünne Nadel über die Scheide ein, punktiert die Follikel und saugt die Eizellen ab. Diese werden anschließend ins Labor¹ gebracht, wo die Befruchtung erfolgt.
Nach der Punktion
Nach dem Eingriff beginnt Ihre Erholungsphase. Sie erhalten von uns gezielte Empfehlungen für die Zeit danach. Bereits am selben Tag erfahren Sie, wie viele Eizellen gewonnen werden konnten. In Absprache mit der Ärztin/dem Arzt starten Sie im Anschluss mit der Einnahme von Progesteron, um die Gebärmutterschleimhaut optimal auf den Embryotransfer vorzubereiten. Im Anschluss an die Punktion ruhen Sie sich in unserem Ruheraum aus und erhalten die Rückmeldung zur Anzahl der gewonnenen Eizellen.
Schmerzmedikation
Vor der Eizellentnahme können Sie nach Wunsch Schmerzmittel erhalten. Dies besprechen Sie im Vorfeld mit Ihrer Ärztin/Ihrem Arzt.
¹Nij Clinics Gorinchem verfügt über kein eigenes Labor und arbeitet deshalb bei heterosexuellen Paaren mit dem Erasmus MC zusammen und bei alleinstehenden Frauen oder lesbischen Paaren mit den anderen Nij Clinics Standorten.

Aufbereitung der Samenprobe am Tag der Eizellentnahme
Am Tag der Eizellentnahme wird das Sperma vorbereitet, je nach Situation auf unterschiedliche Weise:
¹Nij Clinics Gorinchem verfügt über kein eigenes Labor und arbeitet deshalb bei heterosexuellen Paaren mit dem Erasmus MC zusammen und bei alleinstehenden Frauen oder lesbischen Paaren mit den anderen Nij Clinics Standorten.

Im Labor¹ befruchtet der IVF-Analytiker die Eizellen mit den Samenzellen des Wunschvaters oder eines Samenspenders. Bei jeder Eizelle wird eine einzelne Samenzelle direkt injiziert. Nach der Befruchtung entwickelt sich der Embryo einige Tage in einem Inkubator. Anschließend wird er entweder in die Gebärmutter eingesetzt oder für eine spätere Verwendung eingefroren. Nistet sich der Embryo erfolgreich ein, kommt es zu einer Schwangerschaft.
Diese Methode wird häufig angewendet, wenn die Samenqualität stark eingeschränkt ist oder wenn frühere IVF-Versuche nicht erfolgreich waren.
Befruchtungschancen
Es ist wichtig zu wissen, dass nicht alle bei der Punktion gewonnenen Eizellen tatsächlich befruchtet werden. Selbst wenn eine Samenzelle in die Eizelle eindringt, führt dies nicht immer zu einer erfolgreichen Befruchtung. In der Regel werden etwa 60–70% der Eizellen befruchtet. Diese befruchteten Eizellen können sich zu Embryonen weiterentwickeln. Durchschnittlich wächst etwa die Hälfte dieser befruchteten Eizellen zu einem qualitativ guten Embryo heran, dies kann jedoch von Person zu Person stark variieren.
¹Nij Clinics Gorinchem verfügt über kein eigenes Labor und arbeitet daher bei heterosexuellen Paaren mit dem Erasmus MC und bei alleinstehenden Frauen oder lesbischen Paaren mit den anderen Nij Clinics Kliniken zusammen.
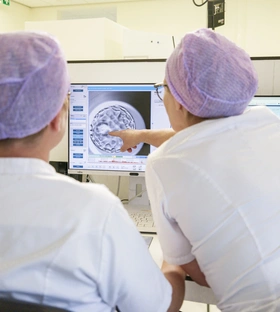
Nach einem Tag können unsere Embryologen feststellen, ob eine Befruchtung stattgefunden hat und ob sich ein Embryo entwickelt hat. Die Embryonen werden in Inkubatoren in Petrischalen mit einem speziellen Nährmedium kultiviert. In der EmbryoScope werden Temperatur, Luftfeuchtigkeit, CO₂ und pH-Wert reguliert, um die bestmögliche Umgebung für die Entwicklung der Embryonen zu schaffen.
EmbryoScope
Mit der EmbryoScope können unsere Embryologen mithilfe der Time-Lapse-Technologie die Entwicklung der Embryonen überwachen, ohne den Inkubator zu öffnen und dadurch die Umgebungsbedingungen der Embryonen zu stören. Alle 10 Minuten wird ein Foto der Embryonen aufgenommen. Mit Hilfe einer speziellen Software analysieren die Embryologen die Aufnahmen, um die besten Embryonen für den Transfer und/oder das Einfrieren auszuwählen.
Wir lassen die Embryonen 3 bis 5 Tage unter optimierten Bedingungen wachsen. Sobald sie ausreichend entwickelt und für den Transfer bereit sind, wird ein Termin für den Embryotransfer geplant. Der am besten geeignete Embryo wird dann zurückgesetzt. Übrige Embryonen werden eingefroren und können zu einem späteren Zeitpunkt in einem natürlichen Zyklus zurückgesetzt werden.

Beim Embryotransfer wird in der Regel ein Embryo in die Gebärmutter eingesetzt, um die Risiken so gering wie möglich zu halten. Bei Frauen über 38 Jahren oder nach drei erfolglosen IVF-Runden können in Ausnahmefällen auch zwei Embryonen übertragen werden. Eine Mehrlingsschwangerschaft birgt jedoch erhöhte medizinische Risiken, wie z. B. Frühgeburt oder Schwangerschaftskomplikationen.
Nach dem Transfer
Nach dem Transfer beginnt der Embryo, sich in die Gebärmutterschleimhaut einzunisten. Um die Gebärmutter optimal vorzubereiten, haben Sie nach der Punktion mit der Einnahme von Utrogestan begonnen. Eine dickere und besser durchblutete Gebärmutterschleimhaut erleichtert die Einnistung. In der Regel spüren Sie die Einnistung nicht, jedoch tritt bei etwa 20 bis 30 % der Frauen eine leichte Einnistungsblutung auf.
Schwangerschaftstest
Zehn Tage nach dem Embryotransfer können Sie einen Schwangerschaftstest durchführen.
Einfrieren von Embryonen
Übrige Embryonen werden für eine spätere Rückübertragung in einem natürlichen oder künstlichen Zyklus eingefroren. Das Vorgehen dazu besprechen Sie mit Ihrem Arzt.

Zehn Tage nach dem Embryotransfer führen Sie zu Hause mit dem Morgenurin einen Schwangerschaftstest durch. Spannend! Bitte teilen Sie uns das Ergebnis mit, sobald es vorliegt.
Positiver Test: Schwanger
Herzlichen Glückwunsch! Bei einem positiven Test planen wir etwa in der 7. bis 8. Schwangerschaftswoche eine Ultraschalluntersuchung, das entspricht 3 bis 4 Wochen nach dem positiven Test. Wenn wir im Ultraschall ein gut wachsendes Embryo mit schlagendem Herzen in der Gebärmutter sehen, gilt die Behandlung als erfolgreich. Anschließend überweisen wir Sie an eine Hebamme oder einen Gynäkologin Ihrer Wahl zur weiteren Schwangerschaftsbetreuung. In manchen Fällen ist eine direkte Betreuung durch einen Gynäkologin erforderlich. Wir freuen uns, wenn Sie uns auch weiterhin über den Verlauf Ihrer Schwangerschaft und die Geburt informieren.
Negativer Test: Nicht schwanger
Ein negativer Test oder der Beginn der Menstruation ist selbstverständlich enttäuschend. Bitte nehmen Sie am ersten Tag Ihrer Menstruation Kontakt mit uns auf, um die weiteren Schritte zu besprechen. Wenn die Menstruation ausbleibt und der Test dennoch negativ ist, möchten wir ebenfalls von Ihnen hören, vor allem im Hinblick auf das Absetzen der Medikamente.
Falls noch eingefrorene Embryonen vorhanden sind, besprechen Sie gemeinsam mit der Ärztin/dem Arzt das Vorgehen für einen weiteren Transfer. Sollten keine Embryonen mehr zur Verfügung stehen, können die Möglichkeiten für eine neue IVF-Behandlung besprochen werden.
Die Erfolgschancen einer ICSI hängen von verschiedenen Faktoren ab; insbesondere vom Alter und Lebensstil, von der Ursache der Unfruchtbarkeit sowie von der Qualität der Eizellen und Spermien.
Eine klinische Schwangerschaft² liegt vor, wenn im Ultraschall eine Fruchthöhle in der Gebärmutter sichtbar ist.
Von einer fortbestehenden Schwangerschaft spricht man, wenn sich der Embryo weiterentwickelt und ein Herzschlag nachweisbar ist.
²Nicht jede klinische Schwangerschaft entwickelt sich zu einer fortbestehenden Schwangerschaft, da es in einigen Fällen zu einer frühen Fehlgeburt kommt.
³Die angegebenen Statistiken beziehen sich auf Durchschnittswerte pro Embryotransfer. Ein Rechtsanspruch kann daraus nicht abgeleitet werden.
Die Kosten einer IVF-Behandlung umfassen die Termine mit unseren Spezialist:innen, die Behandlung selbst, die Medikamente sowie gegebenenfalls Lagerungskosten für eigenes oder gespendetes Material und Embryonen.
Einen Überblick finden Sie in unserer Kostenübersicht.
In Deutschland übernehmen die gesetzlichen Krankenkassen in der Regel bis zu drei IVF- oder ICSI-Versuche anteilig, sofern eine medizinische Indikation vorliegt. Voraussetzung ist, dass die Behandlung vor dem 40. Geburtstag der Frau und vor dem 50. Geburtstag des Mannes begonnen wird. Ein Eigenanteil der Patient:innen ist üblich.
Bitte erkundigen Sie sich im Vorfeld direkt bei Ihrer Krankenkasse nach den individuellen Voraussetzungen und Leistungen.
Folgende Zusatzkosten können entstehen und sind selbst zu tragen:
Die genauen Beträge finden Sie in unserer Kostenübersicht.
Nein, Sie können nicht selbst zwischen IVF oder ICSI wählen. Die Entscheidung für ICSI wird von der Ärztin/dem Arzt anhand medizinischer Indikationen getroffen. ICSI wird zum Beispiel empfohlen, wenn das Sperma weniger als eine Million bewegliche Samenzellen enthält, Antikörper im Sperma vorhanden sind oder wenn frühere IVF-Behandlungen keine Befruchtung ergeben haben.
Die Ärztin/der Arzt bespricht diese Indikation mit Ihnen und erklärt auch, warum IVF oder ICSI in Ihrer Situation die beste Option ist.
Ja, Sie können Ihren Körper auf eine Schwangerschaft vorbereiten, indem Sie einen gesunden Lebensstil anstreben. Das bedeutet: abwechslungsreich essen, ausreichend bewegen, nicht rauchen und weder Alkohol trinken noch Drogen konsumieren. Ein gesundes Gewicht trägt ebenfalls zu einer besseren Fruchtbarkeit bei. Außerdem empfehlen wir, ab dem Zeitpunkt, an dem Sie schwanger werden möchten, täglich Folsäure einzunehmen.
Wir können Sie mit Lifestyle-Coaching und MijnFertiCoach bei einem gesunden Lebensstil unterstützen. Haben Sie Fragen zu Ihrer persönlichen Situation? Besprechen Sie das dann mit Ihrer Fertilitätsärztin/Ihrem Fertilitätsarzt.
Tien dagen na de embryo-terugplaatsing doe je thuis een zwangerschapstest met ochtendurine. Spannend! Laat ons de uitslag weten zodra je deze hebt.
