
Die In-vitro-Fertilisation (IVF) ist eine Methode der Kinderwunschbehandlung, bei der die Befruchtung außerhalb des Körpers stattfindet. Dabei werden Eizellen aus den Eierstöcken entnommen und im Labor mit Spermien zusammengeführt. Nach erfolgreicher Befruchtung wird ein Embryo in die Gebärmutter übertragen.
Die In-vitro-Fertilisation (IVF) ist eine Kinderwunschbehandlung, bei der Eizellen der Frau und Spermien des Partners oder eines Spenders im Labor zusammengeführt werden. Aus den so entstandenen Embryonen kann anschließend einer in die Gebärmutter übertragen werden. Der IVF-Prozess umfasst die hormonelle Stimulation der Eierstöcke, die Entnahme der Eizellen, die Befruchtung im Labor und den Embryotransfer. Entstehen dabei mehrere Embryonen, können diese für eine spätere Behandlung eingefroren werden.
Für Paare mit unerklärter Unfruchtbarkeit oder wenn andere Kinderwunschbehandlungen, zum Beispiel eine IUI, nicht zu einer Schwangerschaft geführt haben.
Wenn beim Mann eine stark verminderte Spermienqualität vorliegt, kann eine IVF (oder ICSI) eine Möglichkeit sein, eine Schwangerschaft herbeizuführen.
Wenn die Eileiter geschädigt oder blockiert sind oder wenn hormonelle Störungen, zum Beispiel PCOS, zu einem Ausbleiben des Eisprungs führen.
Wenn eine Endometriose vorliegt und dadurch eine Schwangerschaft erschwert wird.
Endometriose ist eine Erkrankung, bei der gebärmutterschleimhautähnliches Gewebe außerhalb der Gebärmutter wächst und so eine natürliche Empfängnis beeinträchtigen kann.

Zunächst wird eine orientierende Fertilitätsdiagnostik (OFD) durchgeführt. Ergibt diese, dass eine IVF die geeignete Behandlung ist, erstellt die Ärztin einen individuellen Behandlungsplan. Dieser wird ausführlich mit Ihnen besprochen und anschließend in ein Behandlungsschema mit Zeitplan überführt.

In der Stimulationsphase werden die Eierstöcke täglich mit Hormonen angeregt, damit mehrere Follikel heranwachsen. Diese Phase dauert in der Regel 10 bis 14 Tage und endet mit einer sogenannten Trigger-Medikation (hCG-Injektion), die den Eisprung auslöst.
FSH-Medikation: Mit täglichen Hormonspritzen in die Bauchdecke werden die Follikel zum Wachsen angeregt. Die Dauer hängt vom individuellen Wachstum ab und wird durch regelmäßige Ultraschalluntersuchungen kontrolliert. Wenn genügend Follikel groß genug sind, wird die Eizellentnahme geplant.
hCG-Medikation: Vor der geplanten Punktion wird die Trigger-Medikation (hCG) verabreicht. Sie löst den Eisprung aus und sorgt dafür, dass die Follikel sich leichter entleeren lassen.
Während der Punktion
Bei der Follikelpunktion werden die Eizellen mit einer dünnen Nadel aus den Follikeln entnommen. Dabei liegen Sie im gynäkologischen Stuhl, und die Ärztin führt über die Scheide eine feine Nadel ein, um die Follikel anzustechen und die Eizellen abzusaugen. Diese werden anschließend ins Labor¹ gebracht, wo die Befruchtung erfolgt.
Nach der Punktion
Im Anschluss beginnt die Erholungsphase. Sie erhalten von uns gezielte Empfehlungen. Noch am selben Tag erfahren Sie, wie viele Eizellen entnommen werden konnten. Danach starten Sie, in Absprache mit Ihrer Ärztin, mit Progesteron, um die Gebärmutterschleimhaut optimal auf den Embryotransfer vorzubereiten. Nach dem Eingriff ruhen Sie sich in unserem Ruheraum aus.
Schmerzmedikation
Vor der Eizellentnahme können Sie nach Absprache mit der Ärztin eine Schmerzmedikation erhalten.
Mehr Informationen zum Ablauf einer Eizellentnahme [finden Sie hier.]
¹Die Klinik in Gorinchem verfügt über kein eigenes Labor. Daher arbeiten wir für heterosexuelle Paare mit dem Erasmus MC zusammen; für alleinstehende Frauen oder lesbische Paare mit den anderen Nij Clinics Kliniken.

Am Tag der Eizellentnahme wird das Sperma vorbereitet, je nach Situation unterschiedlich:
Wunschvater oder eigener Spender: Das Sperma wird im Labor¹ abgegeben und dort aufbereitet, sodass die beweglichsten Spermien von den weniger beweglichen getrennt werden. Ist die Spermienqualität stark eingeschränkt, kann eine ICSI durchgeführt werden. Für eine optimale Qualität sollte zwei Tage vor der Abgabe keine Ejakulation erfolgen, aber auch nicht zu lange, da dies die Spermienqualität ebenfalls beeinträchtigen kann.
Spendersamen aus Samenbanken: Bei Verwendung von Spendersamen aus einer Samenbank liegt das Material bereits aufbereitet und tiefgefroren vor. Das Labor¹ taut es für die Behandlung auf und bereitet es für die Befruchtung vor.
Mehr über Samenbanken erfahren Sie hier.
¹Die Klinik in Gorinchem verfügt über kein eigenes Labor. Daher arbeiten wir für heterosexuelle Paare mit dem Erasmus MC zusammen; für alleinstehende Frauen oder lesbische Paare mit den anderen Nij Clinics Kliniken.

Befruchtung im Labor
Im Labor¹ befruchtet die IVF-Analystin die entnommenen Eizellen mit den Spermien des Partners oder eines Spenders. Pro Eizelle werden ca. 100.000–200.000 Spermien hinzugegeben. Die stärkste Samenzelle muss eigenständig in die Eizelle eindringen, sodass eine natürliche Befruchtung entsteht.
Befruchtungschancen
Es ist wichtig zu wissen, dass nicht alle gewonnenen Eizellen befruchtet werden können. Auch wenn eine Samenzelle eindringt, führt dies nicht immer zu einer erfolgreichen Befruchtung. In der Regel werden etwa 60–70 % der Eizellen befruchtet. Ein Teil dieser befruchteten Eizellen entwickelt sich weiter zu Embryonen, im Durchschnitt etwa die Hälfte. Dieses Ergebnis kann jedoch individuell stark variieren.
¹Die Klinik in Gorinchem verfügt über kein eigenes Labor. Daher arbeiten wir für heterosexuelle Paare mit dem Erasmus MC zusammen; für alleinstehende Frauen oder lesbische Paare mit den anderen Nij Clinics Kliniken.
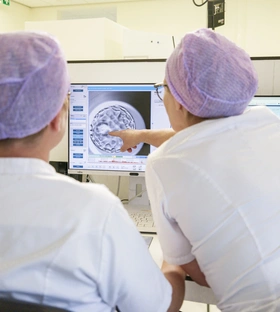
Nach einem Tag können unsere Embryolog:innen feststellen, ob eine Befruchtung stattgefunden hat und Embryonen entstanden sind. Diese werden in speziellen Kulturmedien unter optimalen Bedingungen in Inkubatoren weiterentwickelt.
EmbryoScope
Mit dem EmbryoScope überwachen wir die Entwicklung der Embryonen mithilfe von Time-Lapse-Technologie, ohne die Inkubatoren zu öffnen und die Bedingungen zu stören. Alle 10 Minuten wird ein Bild aufgenommen, das in einer speziellen Software ausgewertet wird. So können die besten Embryonen für den Transfer und/oder das Einfrieren ausgewählt werden.
Die Embryonen wachsen 3–5 Tage unter optimalen Bedingungen heran. Ist ein Embryo ausreichend entwickelt, wird ein Termin für den Embryotransfer vereinbart. Der am besten bewertete Embryo wird zurückgesetzt, während weitere Embryonen für eine spätere Behandlung eingefroren werden können.

Beim Embryotransfer (ET) wird in der Regel ein Embryo in die Gebärmutter eingesetzt, um das Risiko möglichst gering zu halten. Bei Frauen über 38 Jahren oder nach drei erfolglosen IVF-Zyklen können in Ausnahmefällen zwei Embryonen transferiert werden. Eine Mehrlingsschwangerschaft birgt jedoch höhere medizinische Risiken wie Frühgeburt oder Schwangerschaftskomplikationen.
Nach dem Transfer
Nach dem Transfer beginnt die Einnistung in die Gebärmutterschleimhaut. Um diese vorzubereiten, wird bereits nach der Punktion Progesteron (z. B. Utrogestan) verabreicht. Ein gut aufgebautes Endometrium erleichtert die Einnistung. Diese selbst ist nicht spürbar; bei 20–30 % der Frauen tritt eine leichte Einnistungsblutung auf.
Etwa zehn Tage nach dem Transfer kann ein Schwangerschaftstest durchgeführt werden.
Kryokonservierung
Übrig gebliebene Embryonen können für eine spätere Behandlung eingefroren werden – entweder für einen natürlichen oder für einen künstlich unterstützten Zyklus. Das weitere Vorgehen wird individuell mit der Ärztin oder dem Arzt abgestimmt.

Etwa zehn Tage nach dem Embryotransfer machen Sie zu Hause einen Schwangerschaftstest mit Morgenurin. Bitte teilen Sie uns anschließend das Ergebnis mit.
Positiver Test: Schwangerschaft
Herzlichen Glückwunsch! Bei einem positiven Test planen wir einen Ultraschall in der 7.–8. Schwangerschaftswoche (ca. 3–4 Wochen nach dem Test). Zeigt sich dabei ein gut entwickelter Embryo mit Herzschlag in der Gebärmutter, gilt die Behandlung als erfolgreich. Anschließend erfolgt die Überweisung an eine Hebamme oder, falls notwendig, an eine Gynäkologin zur weiteren Betreuung. Wir freuen uns, auch später von Ihrer Schwangerschaft und der Geburt zu hören.
Negativer Test: nicht schwanger
Ein negatives Testergebnis oder der Beginn der Menstruation kann enttäuschend sein. Bitte melden Sie sich am ersten Tag Ihrer Menstruation, um das weitere Vorgehen zu besprechen. Auch wenn keine Blutung eintritt und der Test negativ ist, möchten wir, dass Sie Kontakt mit uns aufnehmen - insbesondere im Hinblick auf das Absetzen der Medikation. Falls noch eingefrorene Embryonen zur Verfügung stehen, wird mit der Ärztin oder dem Arzt das Vorgehen für eine erneute Rückübertragung besprochen. Sind keine Embryonen mehr vorhanden, können die Optionen für einen weiteren IVF-Zyklus diskutiert werden.
Die Erfolgschancen einer IVF hängen von verschiedenen Faktoren ab; insbesondere vom Alter und Lebensstil, von der Ursache der Unfruchtbarkeit sowie von der Qualität der Eizellen und Spermien.
²Nicht jede klinische Schwangerschaft entwickelt sich zu einer fortbestehenden Schwangerschaft, da es in einigen Fällen zu einer frühen Fehlgeburt kommt.
³Die angegebenen Statistiken beziehen sich auf Durchschnittswerte pro Embryotransfer. Ein Rechtsanspruch kann daraus nicht abgeleitet werden.
Die Kosten einer IVF-Behandlung setzen sich aus den Terminen mit unseren Spezialist:innen, der Behandlung, den Medikamenten sowie möglichen Lagerungskosten für eigenes oder gespendetes Material und/oder Embryonen zusammen.
Eine Orientierung finden Sie in unserer Kostenübersicht.
Die Kosten einer IVF-Behandlung in den Niederlanden werden in vielen Fällen von deutschen Krankenkassen nur nach individueller Prüfung und vorheriger Genehmigung übernommen.
Grundsätzlich ist eine Erstattung möglich, wenn die Behandlung deutschen Standards entspricht und vergleichbare Kosten verursacht.
Ohne Zusage der Krankenkasse gelten deutsche Patientinnen jedoch als Selbstzahler. Wir empfehlen, die Kostenübernahme vorab direkt mit Ihrer Krankenkasse zu klären
Folgende Zusatzkosten können entstehen und sind selbst zu tragen:
Die genauen Beträge finden Sie in unserer Kostenübersicht.
Eine IVF-Behandlung kann insbesondere während bestimmter Schritte als schmerzhaft empfunden werden, zum Beispiel bei der Eizellentnahme. Wie stark die Schmerzen wahrgenommen werden, ist jedoch individuell unterschiedlich und hängt von der persönlichen Schmerzempfindlichkeit ab.
Nein, Sie können nicht selbst zwischen IVF oder ICSI wählen. Die Entscheidung für ICSI wird von der Ärztin/dem Arzt anhand medizinischer Indikationen getroffen. ICSI wird zum Beispiel empfohlen, wenn das Sperma weniger als eine Million bewegliche Samenzellen enthält, Antikörper im Sperma vorhanden sind oder wenn frühere IVF-Behandlungen keine Befruchtung ergeben haben.
Die Ärztin/der Arzt bespricht diese Indikation mit Ihnen und erklärt auch, warum IVF oder ICSI in Ihrer Situation die beste Option ist.
Zehn Tage nach dem Embryotransfer können Sie zu Hause einen Schwangerschaftstest durchführen. Dieser misst das Schwangerschaftshormon hCG im Urin. Das ist ein spannender Moment! Bitte teilen Sie uns das Ergebnis mit, sobald Sie es kennen.
