
IVF ROPA (IRD) of IVF met gedeeld moederschap is een fertiliteitsbehandeling speciaal voor lesbische stellen. Eén partner doneert eicellen, de ander draagt het embryo. Zo zijn beide vrouwen fysiek betrokken bij de zwangerschap.
IVF ROPA (Reception of Oocytes from Partner) of IVF met gedeeld moederschap is een fertiliteitsbehandeling speciaal voor lesbische stellen. De ene partner levert de eicellen (eiceldonatie binnen relatie), die in het laboratorium worden bevrucht met donorzaad, waarna het embryo in de baarmoeder van de andere partner wordt geplaatst. Zo dragen beide vrouwen fysiek bij aan het ontstaan van de zwangerschap. Hierdoor is IVF-ROPA voor veel lesbische koppels een bijzondere manier om samen een biologische en emotionele connectie te hebben met hun kindje.
Deze behandeling wordt ook wel intra-relationele donatie (IRD) genoemd.
Bij ROPA delen jullie het biologisch moederschap: de ene moeder draagt het kindje, de andere is genetisch verwant via de eicel. Dit versterkt de band en maakt het ouderschap voor veel stellen nóg meer gedeeld en gelijkwaardig. ROPA biedt de mogelijkheid om het hele proces samen te doorlopen, met elk een eigen fysieke bijdrage. Dat versterkt niet alleen de verbondenheid, maar ook het gevoel van gezamenlijke verantwoordelijkheid en betrokkenheid.
Soms is het medisch gezien logischer dat de ene partner de eicel levert (bijvoorbeeld vanwege een hogere eicelkwaliteit), en de ander de zwangerschap draagt (bijvoorbeeld vanwege een gezonde baarmoeder of betere fysieke gesteldheid). ROPA biedt flexibiliteit om hierop in te spelen.
Waar bij een standaard IVF-behandeling meestal één vrouw de hoofdrol heeft, doorlopen jullie bij ROPA allebei een actief deel van de behandeling. Dat maakt de reis naar het ouderschap nog meer iets van jullie samen.
Veel vrouwelijke koppels geven aan dat ROPA helpt om zich allebei vanaf het eerste moment volwaardig moeder te voelen. Dit is emotioneel van grote waarde, zeker in de eerste periode van de zwangerschap en na de geboorte.

Op basis van de uitkomsten van het Oriënterend Fertiliteitsonderzoek bij jullie beiden, bepalen jullie samen met de behandelend arts of IVF ROPA een goede behandelmethode is voor jullie. Tijdens de intake en counselingsgesprekken worden de opties met betrekking tot donorsperma met jullie besproken.
Meer informatie over: juridische aspecten en spermabanken
Belangrijke juridische bij IVF-ROPA
In Nederland wordt de dragende vrouw automatisch juridisch erkend als moeder. De genetische moeder (diegene die de eicel levert) kan zonder gerechtelijke procedure juridisch ouderschap verkrijgen, als zij in een huwelijk, geregistreerd partnerschap of samenlevingscontract met de moeder leeft. Tijdens onze counselingsgeprekken zullen we hier nader op in gaan. Meer info op de website van Rijksoverheid.nl of op donorconceptie.nl

Tijdens de stimulatiefase worden de eierstokken dagelijks met hormonen gestimuleerd om meerdere eiblaasjes te laten groeien. De duur van deze fase varieert van 10 tot 14 dagen en wordt gevolgd door trigger medicatie (HcG-injectie) om de eisprong op gang te brengen. Het proces van follikelrijping wordt door middel van echoscopie gevolgd.
Gebruik FSH medicatie
Met hormoonspuiten dien je jezelf iedere dag via je buik hormonen toe waardoor er meerdere eiblaasjes kunnen groeien. Hoe lang je moet spuiten hangt af van de groei van de eiblaasjes. We bekijken met regelmatige echo’s hoe de eiblaasjes groeien. Wanneer er genoeg eiblaasjes zijn en ze groot genoeg zijn wordt de eicelpunctie afgesproken.
Gebruik HcG medicatie
Voorafgaand aan de geplande punctie, wordt de trigger mediactie toegedient (HcG). Hierdoor komt de eisprong op gang, waardoor de eiblaasjes los komen te liggen zodat deze tijdens de punctie gemakkelijker leeggehaald kunnen worden.
Tijdens de eicelpunctie worden de eicellen met een dunne naald uit de eiblaasjes gezogen.
Tijdens de punctie lig je in de gynaecologische stoel en brengt de arts via de vagina een dunne naald in om de eiblaasjes aan te prikken en de eicellen op te zuigen. Deze worden vervolgens naar ons laboratorium gebracht voor bevruchting.
Na de punctie
Na de ingreep rust je uit in onze uitrustkamer en krijg je te horen hoeveel eicellen geoogst zijn. Vervolgens start de dragende wensmoeder in overleg met het inbrengen van progesteron om de baarmoeder optimaal voor te bereiden op de embryo terugplaatsing.
Pijnmedicatie
Voorafgaand aan de eicelpunctie kun je naar wens gebruikmaken van pijnstilling, overleg dit altijd met de arts.
Meer informatie over het verloop van een eicelpunctie.

Op de dag van de eicelpunctie wordt het sperma gereedgemaakt, dit ziet er per situatie verschillend uit:
Meer informatie over: juridische aspecten en spermabanken
¹De IVF/ropa methode wordt alleen aangeboden bij Nij Clinics Elsendorp.

In het laboratorium¹ gaat de IVF-analist aan de slag om de eicellen te bevruchten met zaadcellen van de wensvader of spermadonor. Bij iedere eicel worden er 100.000 à 200.000 zaadcellen gebracht. De sterkste zaadcel moet op eigen kracht de eicel binnendringen voor een natuurlijke bevruchting.
Bevruchtingskansen
Het is belangrijk om te weten dat niet bij alle eicellen die bij de punctie zijn verkregen, de bevruchting ook lukt. Ook al weet de zaadcel de eicel binnen te dringen, dan nog komt het daarbij niet altijd tot een succesvolle bevruchting. Meestal wordt zo’n 70% van de eicellen bevrucht, bij de overige 30% stopt het bevruchtingsproces al zo vroeg, dat je niet van een echte bevruchting kunt spreken.
¹De IVF/ropa methode wordt alleen aangeboden bij Nij Clinics Elsendorp.
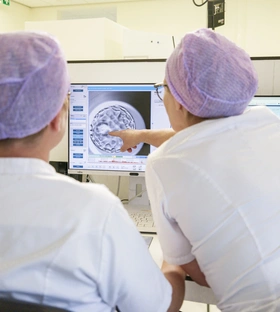
Na één dag kunnen onze embryologen zien of bevruchting heeft plaatsgevonden en of er een embryo is ontstaan. De embryo’s worden gekweekt in incubatoren in petrischaaltjes met een speciaal kweekmedium. In de EmbryScope wordt de temperatuur, luchtvochtigheid, CO2 en pH gereguleerd om de meest ideale omgeving voor het kweken van embryo’s te creëren.
EmbryoScope
Met deze EmbryScope kunnen onze embryologen door middel van time-lapse-technologie toezicht houden op de ontwikkeling van de embryo’s zonder de incubator te openen en de omgevingsfactoren van de embryo’s te verstoren. Iedere 10 minuten wordt er een foto van de embryo’s gemaakt. De embryologen maken gebruik van geavanceerde software om de time-lapse-opnames te bekijken en de beste embryo’s te selecteren voor terugplaatsing en/of invriezen.
We laten de embryo's 3 tot 5 dagen onder geoptimaliseerde omstandigheden groeien. Wanneer de embryo's voldoende gegroeid en klaar zijn voor terugplaatsing, plannen we een afspraak voor de embryotransfer in. Het embryo dat het best beoordeeld wordt zal worden teruggeplaatst. Overige embryo’s worden ingevroren voor een toekomstige terugplaatsing in een natuurlijke cyclus.

Bij de embryo terugplaatsing of embryo transfer (ET) wordt één embryo teruggeplaatst in de baarmoeder van de beoogde draagmoeder om risico’s zo klein mogelijk te houden. Bij vrouwen boven de 38 jaar of na drie IVF-rondes kunnen in uitzonderlijke gevallen twee embryo’s teruggeplaatst worden, hoewel een meerlingzwangerschap meer medische risico’s met zich meebrengt, zoals vroeggeboorte of zwangerschapscomplicaties.
Vervolg na terugplaatsing
Na de terugplaatsing zal het het embryo zich in gaan nestelen in de baarmoederwand. Om de baarmoeder hierop voor te bereiden, ben je na de punctie gestart met het inbrengen van Utrogestan. Met een dikker baarmoederslijmvlies is het optimaal voorbereid op de innesteling van het embryo. In principe voel je niets van de innesteling, er treedt bij 20 tot 30% van de vrouwen een innestelingsbloeding op.
Veertien dagen na de embryotransfer kun je een zwangerschapstest doen.
Invriezen embryo's
Overige embryo’s worden ingevroren voor een toekomstige terugplaatsing in een natuurlijke cyclus.

Ongeveer 14 dagen na de embryo-terugplaatsing doe je thuis een zwangerschapstest met ochtendurine. Spannend! Laat ons de uitslag weten zodra je deze hebt.
Positieve test – Zwanger
Gefeliciteerd! Bij een positieve test plannen we een echo rond 7 à 8 weken zwangerschap. Dit kan bij ons of bij je eigen verloskundige plaatsvinden. Als we op de echo een kloppend hartje zien en het embryo goed groeit, is de behandeling geslaagd. We verwijzen je dan door naar een verloskundige naar keuze voor de verdere zwangerschapsbegeleiding. In sommige gevallen is verwijzing naar een gynaecoloog nodig. We horen graag hoe het verder met je zwangerschap en de geboorte verloopt. Lees meer.
Negatieve test – Niet zwanger
Een negatieve test, echo of start van mensturatie is uiteraard teleurstellend. Samen met de arts bespreek je de vervolgstappen. Als je gaat menstrueren, neem dan op de eerste dag van je menstruatie contact met ons op om een nieuwe behandeling te starten. Bij twijfel of het echt menstruatie is, overleg dan even, vooral met betrekking tot het stoppen van de medicatie. Als er nog ingevroren embryo’s zijn, kan een volgende terugplaatsing in een natuurlijke cyclus worden gepland. Zijn er geen embryo’s meer beschikbaar, dan kan een nieuwe IVF-ronde worden overwogen.
De succeskansen van IVF variëren afhankelijk van verschillende factoren zoals de leeftijd en leefstijl, de oorzaak van de onvruchtbaarheid en de kwaliteit van de eicellen en het sperma.
²Niet alle klinische zwangerschappen leiden tot een doorgaande zwangerschap, omdat sommige vroegtijdig eindigen in een miskraam.
³De vermeldde statistieken betreffen gemiddelden per terugplaatsing. Hier kunnen geen rechten aan ontleend worden.
De kosten voor een IVF-behandeling bestaat uit de contactmomenten met specialisten, de behandeling, de medicatie en de eventuele opslagkosten voor lichaamseigen- of donor materiaal en/of embryo's.
Voor een indicatie van de kosten kun je het beste onze tarievenlijst raadplegen.
Doorgaans vergoedt de zorgverzekeraar bij een medische indicatie een aantal behandelingen. Deze behandeling wordt vaak zonder medische indicatie uitgevoert. Informeer bij jouw zorgverzekeraar wat de voorwaarden zijn.
Houd rekening met mogelijke bijkomende kosten (onverzekerde zorg):
De kosten voor het counselingsgesprek en de opslagkosten van donormateriaal staan vermeld op onze tarievenlijst.
Nee, de vrouw die de eicel doneert is niet automatisch juridisch moeder. Alleen de vrouw die het kind baart is dit volgens de wet. De genetische moeder moet het juridisch ouderschap apart regelen via erkenning of adoptie, afhankelijk van de situatie.
Bij IVF met ROPA is alleen de barende moeder automatisch juridisch ouder. Wil je dat jullie allebei juridisch ouder worden? Dan moet het juridisch ouderschap van de genetische moeder (die de eicel doneerde) apart geregeld worden. Hoe dit gebeurt, hangt af van jullie situatie:
Getrouwd of geregistreerd partnerschap:
Zijn jullie getrouwd of geregistreerd partners én gebruiken jullie een spermabankdonor? Dan wordt de partner van de barende moeder niet automatisch ook juridisch moeder. Daarvoor moet een verklaring overgelegd worden. De partner van de barende moeder wordt in dit geval wel meteen mede-gezagsouder.
Bekende spermadonor:
Bij gebruik van een bekende spermadonor bepaalt de barende moeder wie de tweede juridische ouder wordt: haar partner of de donor. Dit moet vooraf goed geregeld worden. Laat je hierbij altijd begeleiden door een gespecialiseerde jurist.
Niet getrouwd en geen geregistreerd partners:
Wanneer jullie niet getrouwd zijn of geen geregistreerd parters zijn, kan juridisch ouderschap alleen worden verkregen via erkenning of adoptie.
Bij ROPA in een Nederlandse kliniek wordt de eicel donerende partner geregistreerd als donor. De gegevens worden vastgelegd bij het College donorgegevens kunstmatige bevruchting (Cdkb), zoals verplicht onder de Wet donorgegevens kunstmatige bevruchting (Wdkb).
